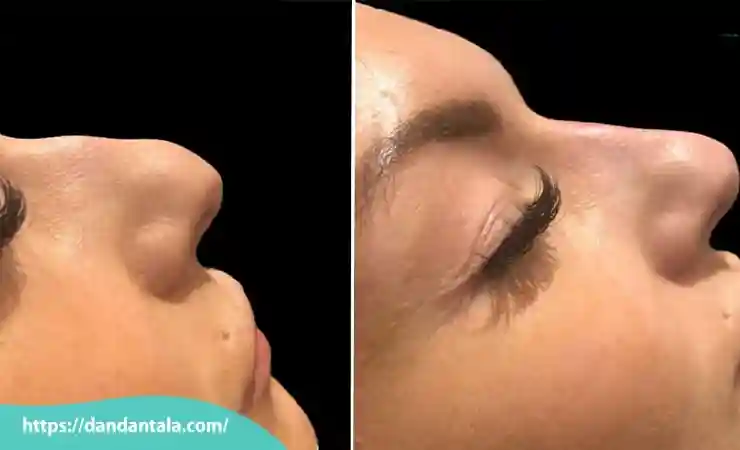
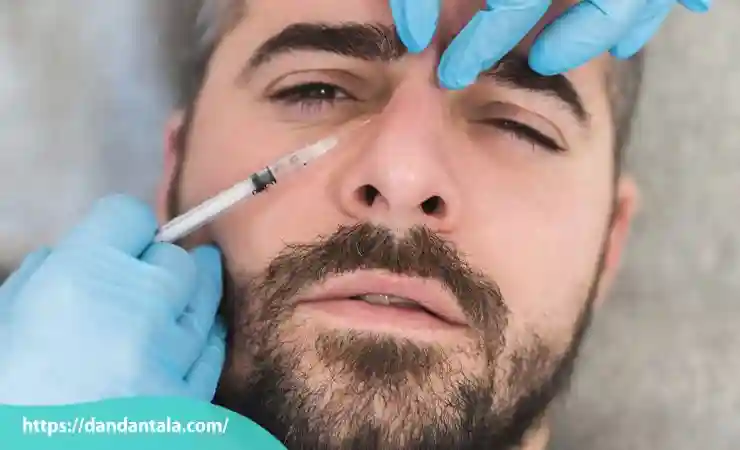
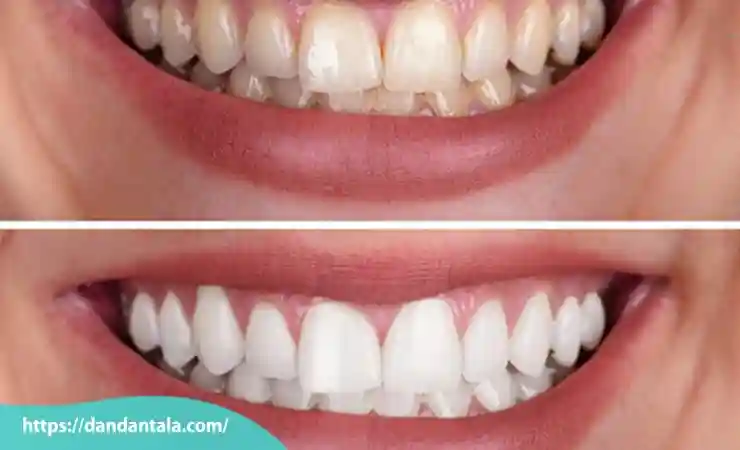
در دنیای زیبایی و تناسب چهره یکی از روش های غیر تهاجمی و پرطرفدار برای بهبود فرم صورت زاویه دسازی فک با تزریق ژل است. این روش بدون نیاز به جراحی و تنها با تزریق فیلرهای مخصوص می تواند تغییرات چشمگیری در ساختار چهره ایجاد کند و خطوط فک را برجسته تر و متقارن تر نشان دهد.
افراد بسیاری که از عدم وضوح زاویه فک یا افتادگی پوست در این ناحیه رنج می برند با کمک این تکنیک می توانند به ظاهری جذاب تر و شاداب تر دست یابند. زاویه سازی فک با تزریق ژل نه تنها در میان خانم ها بلکه در بین آقایانی که به دنبال ظاهری مردانه تر هستند نیز بسیار محبوب شده است چرا که با ایجاد مرزبندی مشخص میان صورت و گردن، حالتی خوش تراش و متعادل به چهره می بخشد. از آنجا که این فرآیند در زمان کوتاهی انجام می شود و دوره نقاهت کمی دارد بسیاری آن را به عنوان راه حلی سریع و ایمن برای بهبود فرم فک خود انتخاب می کنند.
نحوی زاویه سازی فک با تزریق ژل

در سال های اخیر تکنیک های زیبایی غیر جراحی محبوبیت زیادی یافته اند به ویژه روش هایی که بدون نیاز به تیغ جراحی نتایج چشمگیری را در بهبود ظاهر چهره ارائه می دهند. یکی از این روش های نوین زاویه سازی فک با استفاده از ژل های پر کننده است که با دقت و مهارت بالا ساختار فک را تقویت کرده و به چهره حالتی جذاب تر، متقارن تر و جوان تر می بخشد.
این تکنیک نه تنها مناسب افرادی است که فک باریکی دارند بلکه برای کسانی که به دنبال اصلاح فرم طبیعی صورت یا بازگرداندن حجم ازدست رفته هستند نیز کاربرد دارد. در ادامه مراحل و نکات کلیدی مربوط به نحوه زاویه سازی فک با تزریق ژل بررسی می شود.
مشاوره تخصصی و ارزیابی اولیه
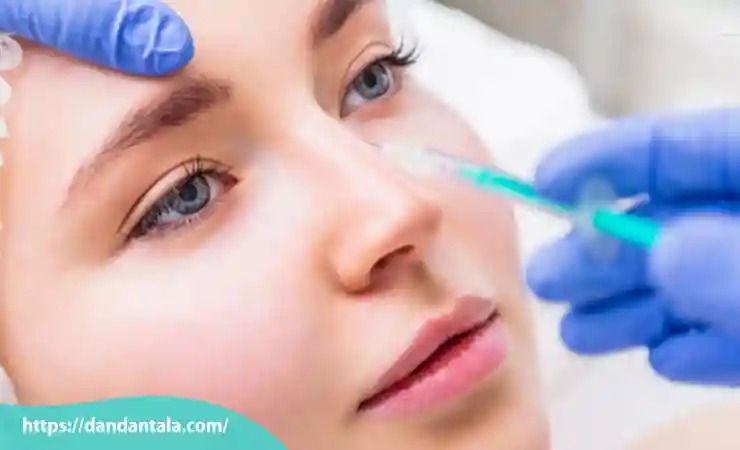
در اولین مرحله جلسه ای با پزشک متخصص برگزار می شود تا نیازها، انتظارات و شرایط خاص هر فرد بررسی شود. در این جلسه ساختار فک و تناسب کلی چهره مورد ارزیابی قرار می گیرد و پزشک با توجه به شکل صورت نواحی مناسب برای تزریق را مشخص می کند. همچنین درباره نوع ژل مناسب، میزان مورد نیاز و نتایج احتمالی صحبت می شود. این مرحله بسیار حیاتی است زیرا تصمیم گیری درست در این مرحله تأثیر مستقیمی بر نتیجه نهایی دارد و از بروز عدم تقارن یا نتایج غیرطبیعی جلوگیری می کند.
آماده سازی محل تزریق

پس از مشخص شدن نواحی هدف پوست ناحیه فک به طور کامل تمیز و ضدعفونی می شود. سپس برای کاهش درد و راحتی بیشتر بیمار از کرم بی حسی موضعی یا تزریق بی حسی استفاده می شود. این مرحله باعث می شود فرد حین انجام تزریق احساس درد و ناراحتی نداشته باشد. آماده سازی صحیح از بروز عفونت و عوارض احتمالی نیز جلوگیری می کند و موجب افزایش دقت تزریق خواهد شد.
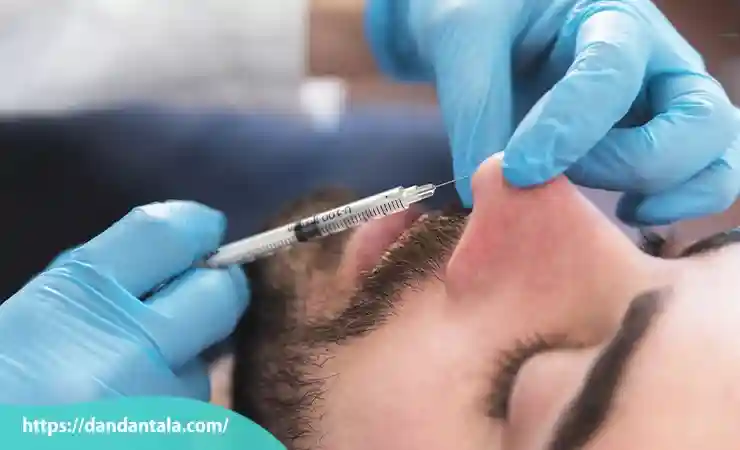
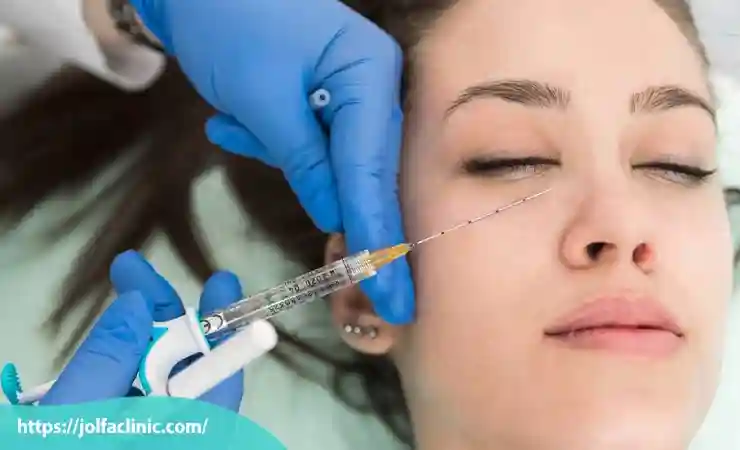
تزریق ژل در نواحی هدف
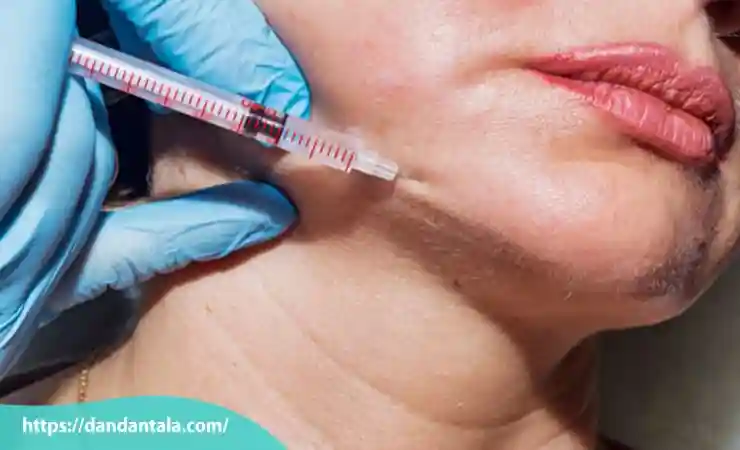
پزشک با استفاده از سوزن های بسیار ظریف یا کانولا ژل را در نواحی مشخص شده در امتداد خط فک تزریق می کند. بسته به فرم صورت ممکن است ژل در بخش هایی از چانه، زاویه فک یا خط فک تزریق شود. تزریق باید به صورت تدریجی و با کنترل دقیق عمق و حجم انجام شود تا از تجمع بیش ازحد ژل جلوگیری شده و نتیجه ای طبیعی حاصل گردد. تکنیک تزریق باید با در نظر گرفتن تقارن دو طرف صورت انجام شود تا فک به شکلی متوازن زاویه دار شود.
فرم دهی و ماساژ نهایی ناحیه تزریق
پس از اتمام تزریق پزشک با دستان خود ناحیه فک را به آرامی ماساژ می دهد تا ژل به طور یکنواخت پخش شده و فرم دلخواه ایجاد شود. این مرحله در رسیدن به نتیجه ای صاف، بدون برجستگی یا ناهماهنگی نقش اساسی دارد. در این مرحله همچنین پزشک دوباره بررسی می کند که آیا تقارن کافی بین دو طرف فک وجود دارد یا نیاز به اصلاح جزئی وجود دارد.
مراقبت های بعد از تزریق
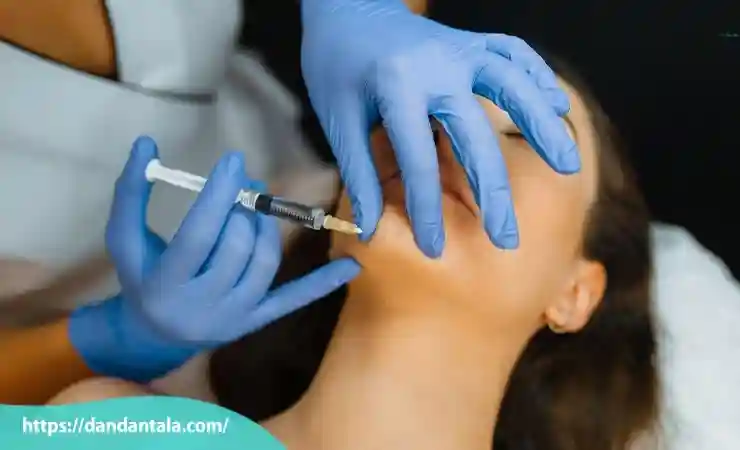
برای دستیابی به بهترین نتیجه و پیشگیری از بروز عوارض توصیه هایی به فرد ارائه می شود مانند پرهیز از لمس یا ماساژ محل تزریق در چند روز اول، خود داری از انجام فعالیت های سنگین و اجتناب از قرار گرفتن در معرض گرمای زیاد (مانند سونا). همچنین ممکن است پزشک از بیمار بخواهد تا چند ساعت پس از تزریق سر خود را در حالت صاف نگه دارد و از خوابیدن به پهلو خود داری کند. رعایت این نکات به تثبیت بهتر ژل در محل و کاهش تورم و کبودی کمک می کند.
زاویه سازی فک با تزریق ژل برای چه کسانی مناسب است؟
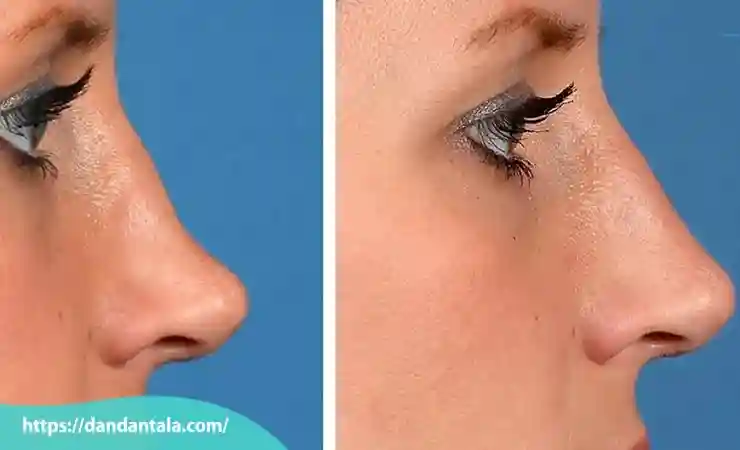
زاویه سازی فک با تزریق ژل یا زاویه سازی فک با فیلر یکی از روش های پرطرفدار و کم تهاجم برای اصلاح و زیبا سازی فرم چهره است که بدون جراحی و در مدت زمان کوتاه انجام می شود. این تکنیک برای افرادی مناسب است که به دنبال بهبود ظاهر خط فک، افزایش تقارن صورت یا تقویت حالت استخوانی چهره خود هستند بدون اینکه بخواهند وارد روند های پیچیده و پرریسک جراحی شوند. در ادامه به گروه هایی از افراد اشاره می شود که می توانند گزینه مناسبی برای این روش باشند.
افرادی با فک نامشخص یا خط فک ضعیف
کسانی که به طور ژنتیکی یا به دلیل تحلیل رفتن بافت های صورت زاویه فک مشخص و برجسته ای ندارند می توانند با کمک این روش ظاهر خط فک خود را تقویت کنند. زاویه سازی باعث ایجاد مرزبندی واضح تر بین صورت و گردن می شود و به چهره ساختاری منظم و متناسب می بخشد.
افراد با عدم تقارن در ناحیه فک یا چانه
اگر یک سمت فک یا چانه از سمت دیگر برجسته تر یا کشیده تر باشد تزریق ژل می تواند ناهماهنگی را اصلاح کند. پزشک با تزریق میزان مناسب ژل در نواحی مورد نظر تقارن طبیعی چهره را بازمی گرداند و فرم کلی صورت را متعادل می سازد.
کسانی که به دنبال ظاهری شاداب تر و جوان تر هستند
با افزایش سن بخشی از حجم طبیعی صورت به ویژه در ناحیه فک و چانه کاهش می یابد. این امر می تواند منجر به افتادگی پوست، از بین رفتن زاویه فک و کاهش جوانی چهره شود. تزریق ژل در این نواحی کمک می کند تا حجم ازدست رفته بازگردانده شود و فرم فک سفت تر و جوان تر به نظر برسد.
افرادی که به دنبال افزایش جذابیت ظاهری هستند
این روش برای افرادی مناسب است که تمایل دارند بدون جراحی فک خود را زاویه دارتر و جذاب تر کنند. بسیاری از افراد به ویژه مردان با زاویه سازی فک می توانند ظاهر مردانه تری به دست آورند در حالی که خانم ها نیز با استفاده از این روش به فرم V صورت نزدیک تر می شوند که در زیبایی شناسی چهره مطلوب شناخته می شود.
افرادی که مایل به تجربه ی موقت و برگشت پذیر هستند
افرادی که نمی خواهند به روش های دائمی مانند جراحی روی بیاورند زاویه سازی فک با تزریق ژل را می توانند به عنوان گزینه ای موقتی امتحان کنند. در صورت عدم رضایت ژل های هیالورونیک اسید قابلیت جذب یا حتی انحلال دارند و امکان برگشت پذیری نتیجه وجود دارد.
مزایای زاویه سازی فک با تزریق ژل
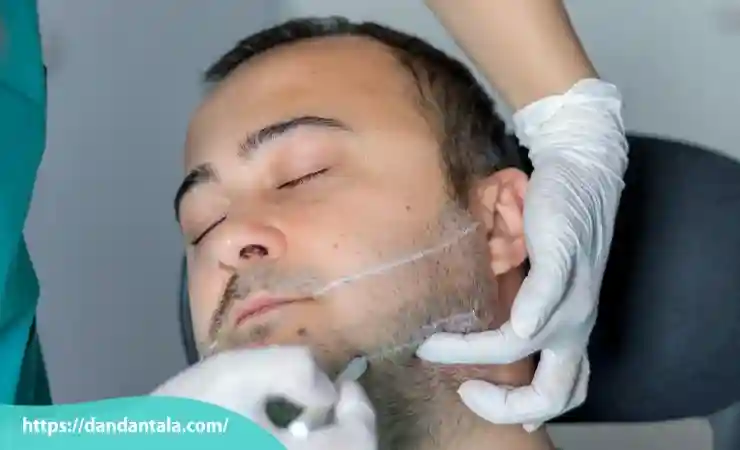
زاویه سازی فک با تزریق ژل یا زاویه سازی فک با فیلر یکی از محبوب ترین روش های زیبایی غیر جراحی است که به دلیل نتایج سریع، کم تهاجمی بودن و قابلیت کنترل بالا مورد استقبال بسیاری از زنان و مردان قرار گرفته است. این روش با استفاده از فیلرهای استاندارد و قابل جذب به اصلاح فرم فک، افزایش جذابیت چهره و جوان سازی کمک می کند. در ادامه به مهم ترین مزایای این تکنیک پرداخته شده است.
بدون نیاز به جراحی و دوران نقاهت کوتاه
یکی از بزرگ نرین مزایای زاویه سازی فک با تزریق ژل غیرتهاجمی بودن آن است. برخلاف جراحی های زیبایی که نیاز به بیهوشی، برش، بخیه و دوران نقاهت طولانی دارند این روش تنها با چند تزریق ساده انجام می شود. افراد بلافاصله پس از تزریق می توانند به فعالیت های روزمره خود بازگردند و نیازی به مرخصی یا استراحت طولانی ندارند.
نتایج فوری و قابل مشاهده
یکی از جذاب ترین ویژگی های این روش مشاهده نتیجه بلافاصله پس از پایان تزریق است. فرم فک، تقارن چهره و برجستگی ناحیه چانه بلافاصله قابل تشخیص است هرچند که نتیجه نهایی پس از کاهش تورم اولیه بهتر نمایان می شود. این مزیت برای افرادی که به دنبال زیبایی سریع مثلاً قبل از یک رویداد خاص هستند بسیار مناسب است.
اصلاح تقارن چهره و فرم دهی هدفمند
تزریق ژل به پزشک اجازه می دهد که با دقت بالا در نواحی خاص از فک و چانه تزریق انجام دهد و فرم دلخواه را ایجاد کند. در صورت وجود عدم تقارن، افتاد گی یا باریکی در یکی از طرفین صورت با این روش می توان اصلاحات دقیقی انجام داد تا چهره متعادل تر و طبیعی تر به نظر برسد.
افزایش اعتماد به نفس و جذابیت ظاهری
خط فک واضح و زاویه دار یکی از فاکتورهای زیبایی و جذابیت در چهره است. با ایجاد این فرم چهره قوی تر، متقارن تر و جذاب تر به نظر می رسد که در بهبود اعتماد به نفس فرد تأثیر مستقیم دارد. این موضوع به ویژه برای کسانی که از ظاهر فک خود رضایت ندارند بسیار مفید است.
برگشت پذیر بودن و امکان تنظیم نتیجه
در صورت استفاده از ژل های حاوی هیالورونیک اسید در صورت نارضایتی یا نیاز به اصلاح پزشک می تواند با تزریق آنزیم هیالورونیداز ژل را حل کند. این ویژگی باعث می شود افراد با خیال آسوده تری تصمیم به انجام این تزریق بگیرند چراکه نتیجه نهایی قابل کنترل و بازگشت پذیر است.
ماندگاری مطلوب همراه با قابلیت تمدید
ماندگاری تزریق ژل در زاویه سازی فک معمولاً بین ۹ ماه تا ۱۸ ماه است بسته به نوع ژل، سبک زندگی و متابولیسم بدن فرد. پس از این مدت در صورت تمایل می توان تزریق را تمدید کرد یا در صورت عدم نیاز اجازه داد ژل به مرور جذب شود. این انعطاف پذیری در ماندگاری یکی دیگر از مزایای مهم این روش است.
معایب زاویه سازی فک با تزریق ژل
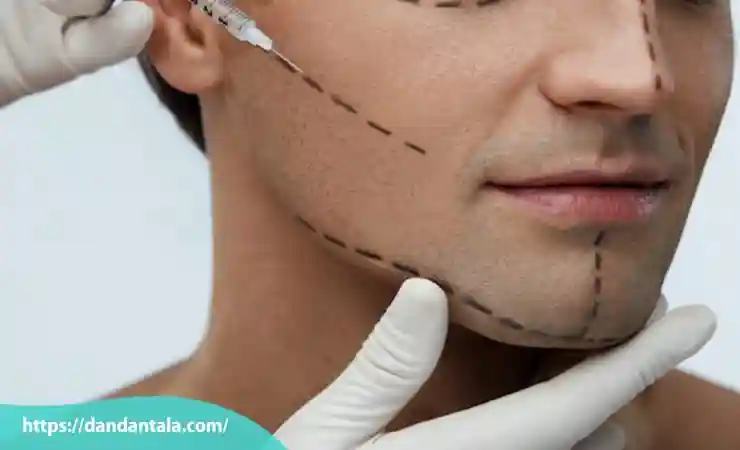
با وجود اینکه زاویه سازی فک با تزریق ژل یک روش غیرجراحی و محبوب برای بهبود ظاهر چهره است اما مانند هر روش زیبایی دیگر بدون عیب نیست. آگاهی از معایب و محدودیت های این روش می تواند به افراد کمک کند تا تصمیم گیری آگاهانه تری داشته باشند و انتظارات واقع بینانه تری از نتیجه نهایی داشته باشند. در ادامه مهم ترین معایب این تکنیک شرح داده شده است.
نتایج موقتی و نیاز به تمدید دوره ای
یکی از اصلی ترین معایب زاویه سازی فک با تزریق ژل موقتی بودن نتایج آن است. معمولاً اثرات تزریق بین ۹ ماه تا ۱۸ ماه باقی می ماند و پس از آن ژل به ندریج توسط بدن جذب می شود. بنابراین برای حفظ فرم فک نیاز به تزریق های مجدد و تمدید دوره ای وجود دارد که ممکن است برای برخی افراد از نظر هزینه و زمان محدودیت ایجاد کند.
احتمال بروز عدم تقارن یا نتیجه غیرطبیعی
اگر تزریق توسط فردی غیرمتخصص یا با تکنیک نادرست انجام شود ممکن است نتیجه نهایی غیرطبیعی یا نا متقارن باشد. تجمع بیش از حد ژل در یک طرف فک یا تزریق در محل اشتباه می تواند منجر به ظاهر غیرمتوازن یا مصنوعی شود. اصلاح این ناهماهنگی ها نیز گاهی نیاز به تزریق آنزیم یا درمان های اصلاحی دارد.
تورم، کبودی و حساسیت موقت در ناحیه تزریق
پس از انجام تزریق ممکن است فرد دچار تورم، قرمزی، کبودی یا درد در ناحیه فک شود که معمولاً طی چند روز تا یک هفته برطرف می شود. در برخی موارد نادر واکنش های التهابی یا حساسیت به مواد تزریقی ممکن است رخ دهد که نیاز به مراقبت پزشکی دارد.
امکان جابه جایی ژل و تغییر فرم ناحیه فک
در صورتی که پس از تزریق مراقبت های توصیه شده رعایت نشود (مانند فشار دادن ناحیه، خوابیدن به پهلو یا انجام ورزش شدید) ممکن است ژل از محل اصلی خود جابه جا شود و فرم ناحیه فک تغییر کند. این مشکل می تواند منجر به نیاز به تزریق مجدد یا اقدامات اصلاحی شود.
هزینه های تکرارشونده در بلند مدت
با توجه به اینکه این روش موقتی است و باید به طور منظم تمدید شود هزینه آن در بلند مدت ممکن است بیشتر از برخی روش های دائمی شود. به ویژه اگر از ژل های باکیفیت بالا استفاده شود هزینه هر بار تزریق ممکن است برای برخی افراد بالا باشد.
محدودیت برای برخی افراد با بیماری های زمینه ای
افرادی که دارای بیماری های خود ایمنی، مشکلات انعقاد خون، آلرژی های شدید یا عفونت های فعال پوستی در ناحیه فک هستند ممکن است گزینه مناسبی برای این روش نباشند. این افراد باید حتماً با پزشک متخصص مشورت کنند تا از ایمنی روش اطمینان حاصل شود.
مراقبت های قبل از زاویه سازی فک با تزریق ژل

آماده سازی مناسب قبل از انجام هر گونه عمل زیبایی نقش بسیار مهمی در دستیابی به نتیجه بهتر و کاهش خطرات احتمالی دارد. زاویه سازی فک با تزریق ژل نیز از این قاعده مستثنا نیست و رعایت برخی نکات و مراقبت های پیش از انجام این روش می تواند در به حداقل رساندن عوارض، افزایش ماندگاری ژل و طبیعی تر شدن فرم فک بسیار مؤثر باشد. در ادامه مهم ترین مراقبت های قبل از زاویه سازی فک با تزریق ژل را بررسی می کنیم.
اجتناب از مصرف داروهای رقیق کننده خون
حداقل ۴۸ تا ۷۲ ساعت پیش از تزریق باید از مصرف داروهایی مانند آسپرین، ایبوپروفن، ناپروکسن و سایر داروهای ضد التهاب غیراستروئیدی پرهیز کنید. این داروها می توانند احتمال خون ریزی، کبودی و تورم در ناحیه تزریق را افزایش دهند. در صورت مصرف داروی خاص به صورت روزانه حتماً با پزشک مشورت شود.
پرهیز از مصرف الکل و سیگار
نوشیدن الکل و مصرف سیگار قبل از تزریق ممکن است موجب افزایش التهاب، کاهش جریان خون رسانی مناسب و افزایش خطر کبودی و تورم شود. توصیه می شود حداقل ۲۴ تا ۴۸ ساعت پیش از تزریق از مصرف این مواد خود داری شود تا بدن در شرایط بهتری برای دریافت ژل قرار گیرد.
اجتناب از انجام درمان های پوستی شدید
تا یک هفته قبل از زاویه سازی فک از انجام لایه برداری های شیمیایی، میکرودرم ابریژن، لیزرهای قوی یا درمان های تهاجمی در ناحیه فک و صورت خود داری کنید. این اقدامات می توانند پوست را حساس کرده و ریسک التهاب یا واکنش های پوستی را پس از تزریق افزایش دهند.
عدم استفاده از محصولات آرایشی یا مراقبتی سنگین
در روز انجام تزریق از استفاده از لوازم آرایشی سنگین، کرم های چرب یا سرم های قوی در ناحیه فک خود داری کنید. پوست باید کاملاً تمیز و بدون مواد اضافی باشد تا پزشک بتواند با دقت و بدون مانع تزریق را انجام دهد و از آلودگی جلوگیری شود.
اطلاع رسانی کامل به پزشک درباره وضعیت سلامت
قبل از انجام تزریق باید پزشک را در جریان هرگونه بیماری زمینه ای، حساسیت دارویی، سابقه تبخال، مصرف داروهای خاص یا حتی بارداری و شیردهی قرار دهید. این اطلاعات به پزشک کمک می کند تا در مورد نوع ژل، تکنیک تزریق و حتی تصمیم به انجام یا عدم انجام آن تصمیمی ایمن بگیرد.
نوشیدن آب کافی و خواب مناسب شب قبل
داشتن پوست سالم و هیدراته در روز تزریق اهمیت زیادی دارد. نوشیدن مقدار کافی آب و داشتن خواب خوب در شب قبل از انجام تزریق باعث می شود بدن در بهترین وضعیت برای ترمیم و پذیرش ژل قرار گیرد. همچنین باعث کاهش استرس و افزایش آرامش ذهنی فرد خواهد شد.
مراقبت های بعد از زاویه سازی فک با تزریق ژل

مراقبت های پس از انجام زاویه سازی فک با تزریق ژل نقش کلیدی در کاهش عوارض، افزایش ماندگاری ژل و حفظ فرم ایده ال فک دارند. هرچند این روش غیرجراحی و کم تهاجمی است اما رعایت اصول صحیح بعد از آن می تواند از کبودی، جابه جایی ژل و دیگر مشکلات جلوگیری کند. در ادامه مهم ترین مراقبت های بعد از تزریق ژل در ناحیه فک را بررسی می کنیم.
خود داری از لمس، فشار یا ماساژ ناحیه تزریق شده
تا ۲۴ تا ۴۸ ساعت پس از تزریق نباید ناحیه فک را دست کاری، فشار یا ماساژ دهید چراکه این کار ممکن است باعث جابه جایی ژل از محل اصلی خود شود و فرم نهایی را خراب کند. اجازه دهید ژل به درستی در بافت قرار بگیرد و تثبیت شود.
اجتناب از خوابیدن به پهلو یا روی صورت
در شب اول پس از تزریق سعی کنید به پشت بخوابید و سر خود را کمی بالا تر از سطح بدن قرار دهید. خوابیدن به پهلو ممکن است باعث فشار روی یک طرف صورت و جابه جایی ژل شود. استفاده از بالش دور گردنی می تواند در حفظ این وضعیت کمک کند.
پرهیز از فعالیت های سنگین و ورزش شدید
بهتر است تا ۲۴ تا ۴۸ ساعت پس از زاویه سازی فک از انجام فعالیت های شدید بدنی، ورزش، سونا، دوش داغ یا قرار گرفتن در معرض گرمای زیاد خود داری کنید. این شرایط می توانند باعث افزایش جریان خون و تورم بیشتر در ناحیه تزریق شوند.
استفاده از کمپرس یخ در صورت تورم یا کبودی
در صورتی که در ناحیه تزریق کبودی یا ورم مشاهده کردید می توانید از کمپرس یخ (به مدت ۱۰ تا ۱۵ دقیقه، چند بار در روز) استفاده کنید. فقط توجه داشته باشید که یخ را مستقیم روی پوست نگذارید و از پارچه نرم بین یخ و پوست استفاده کنید.
پرهیز از مصرف الکل، دخانیات و داروهای رقیق کننده خون
مصرف سیگار، الکل و داروهایی مانند آسپرین یا ایبوپروفن می تواند روند ترمیم را مختل کرده و کبودی و التهاب را افزایش دهد. بهتر است تا چند روز پس از تزریق از مصرف این مواد پرهیز کنید.
اجتناب از آرایش یا استفاده از محصولات سنگین روی فک
تا ۲۴ ساعت پس از تزریق بهتر است از محصولات آرایشی یا مراقبتی قوی روی ناحیه فک استفاده نکنید. این کار ممکن است باعث تحریک پوست یا افزایش خطر عفونت شود. بعد از این مدت می توانید به آرامی به روتین عادی خود بازگردید.
پیگیری با پزشک در صورت بروز علائم غیر عادی
در صورت مشاهده علائمی مانند درد شدید، ورم مداوم، تب، قرمزی گسترده یا تغییر رنگ ناحیه تزریق شده حتماً با پزشک متخصص تماس بگیرید. این نشانه ها می توانند نشان دهنده واکنش غیرطبیعی یا عفونت باشند که نیاز به بررسی فوری دارند.
قیمت هر سی سی ژل زاویه فک
قیمت هر سی سی ژل زاویه فک به عوامل مختلفی مانند برند ژل، کشور سازنده، ماندگاری ژل، میزان کیفیت مواد، تخصص پزشک و موقعیت جغرافیایی کلینیک بستگی دارد و به همین دلیل نمی توان عدد دقیقی برای آن بیان کرد اما به طور کلی هر چه ژل انتخاب شده باکیفیت تر و با ماندگاری بالاتر باشد قیمت نهایی نیز بیشتر خواهد بود.
همچنین برخی افراد بسته به ساختار صورت و هدف از زاویه سازی ممکن است نیاز به چند سی سی ژل داشته باشند که این موضوع نیز روی هزینه کلی تأثیر می گذارد. از سوی دیگر انجام این تزریق در محیط های غیرتخصصی یا توسط افراد بی تجربه ممکن است با هزینه کمتر اما با عوارض بیشتر همراه باشد. بنابراین توصیه می شود این کار را حتماً زیر نظر متخصص و در کلینیک پزشکی دندان طلا انجام دهید با قیمت مناسب تا هم از نظر ایمنی خیالتان راحت باشد و هم نتیجه ای طبیعی و ماندگار کسب کنید.
هزینه زاویه سازی فک

هزینه زاویه سازی فک با تزریق ژل یا زاویه سازی فک با فیلر متغیر است و به عوامل متعددی بستگی دارد که هرکدام به صورت مستقیم یا غیر مستقیم روی قیمت نهایی تأثیر می گذارند. مهم ترین عامل میزان ژل مورد نیاز است برخی افراد تنها به ۲ تا ۳ سی سی ژل نیاز دارند در حالی که برای برخی دیگر بسته به ساختار صورت ممکن است تا ۵ سی سی یا بیشتر استفاده شود. نوع و برند ژل نیز اهمیت زیادی دارد چراکه ژل های معتبر، با کیفیت و دارای تأییدیه جهانی قیمت بالاتری نسبت به نمونه دهای معمولی دارند اما ماندگاری، ایمنی و نتیجه نهایی آن ها نیز بسیار بهتر است.
عامل مهم دیگر تجربه و تخصص پزشک است. پزشکان با تجربه که به آناتومی دقیق صورت مسلط هستند و در کلینیک های معتبر فعالیت می کنند هزینه بیشتری دریافت می کنند اما در عوض نتیجه ای طبیعی تر، متقارن تر و ایمن تر ارائه می دهند.
محل جغرافیایی کلینیک نیز در تعیین هزینه نقش دارد کلینیک های واقع در شهرهای بزرگ و مناطق لوکس معمولاً تعرفه بالاتری دارند. همچنین مراقبت های پس از تزریق، نوع خدمات جانبی، کیفیت محیط کلینیک و تجهیزات استفاده شده نیز از دیگر عوامل مؤثر بر قیمت نهایی زاویه سازی فک محسوب می شوند.
زاویه سازی فک با فیلر
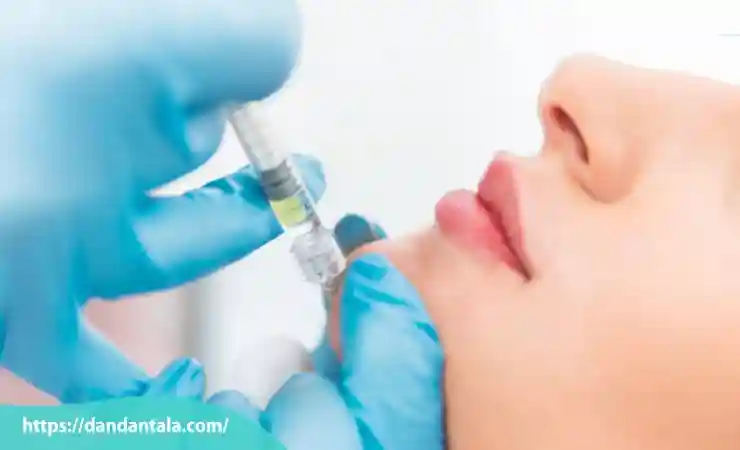
زاویه سازی فک با فیلر روشی غیر جراحی و سریع برای برجسته تر و متقارن تر کردن فرم فک است. با تزریق فیلرهای پوستی مانند هیالورونیک اسید حجم و خطوط فک اصلاح می شود و چهره جوان تر و جذاب تر به نظر می رسد.
این روش کم درد و با دوران نقاهت کوتاه است و نتایج آن بلافاصله قابل مشاهده است. ماندگاری فیلرها معمولاً بین ۹ تا ۱۸ ماه است. برای گرفتن بهترین نتیجه و جلوگیری از عوارض توصیه می شود تزریق را زیر نظر پزشک متخصص و در کلینیک معتبر انجام دهید.
بهترین ژل برای زاویه سازی صورت
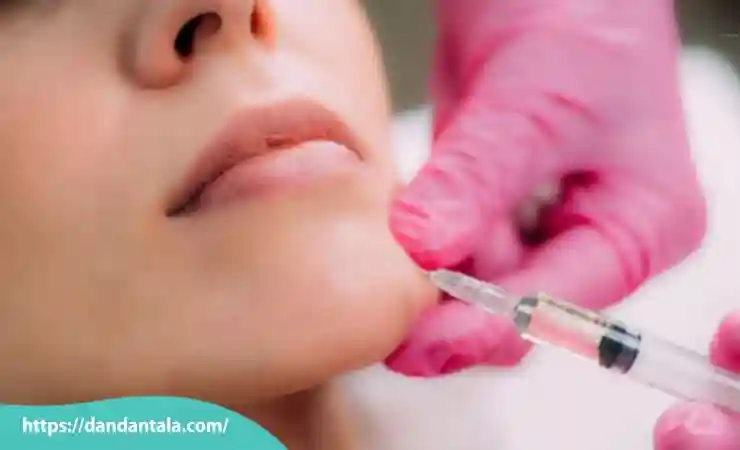
بهترین ژل برای زاویه سازی صورت معمولاً ژل دهای حاوی هیالورونیک اسید با برند های معتبر و دارای تأییدیه های جهانی هستند که علاوه بر ماندگاری مناسب، ایمنی بالا و نتایج طبیعی را تضمین می کنند. برند هایی مانند ژوویدرم (Juvederm)، رستیلن (Restylane) و بلوترو (Belotero) به دلیل کیفیت عالی و سازگاری خوب با بافت های پوستی در میان پزشکان متخصص محبوبیت زیادی دارند.
این ژل ها علاوه بر ایجاد حجم مناسب، قابلیت اصلاح و برگشت پذیری با استفاده از آنزیم هیالورونیداز را دارند که مزیتی مهم به شمار می آید. انتخاب بهترین ژل باید با توجه به نوع پوست نیاز فرد و نظر پزشک انجام شود تا نتیجه ای طبیعی و زیبا حاصل گردد. توصیه می شود اینکار را حتماً زیر نظر متخصص و در کلینیک پزشکی دندان طلا انجام دهید با قیمت مناسب تا از کیفیت مواد و مهارت پزشک اطمینان کامل داشته باشید.


































 نشانه های اولیه بارداری پیش از پریود+راهنمای کامل برای خانم ها
نشانه های اولیه بارداری پیش از پریود+راهنمای کامل برای خانم ها راهنمای کامل فرق علائم بارداری و کیست تخمدان برای زنان
راهنمای کامل فرق علائم بارداری و کیست تخمدان برای زنان نشانه های خرابی گیربکس موتور سیکلت و دلایل ایجاد صدا
نشانه های خرابی گیربکس موتور سیکلت و دلایل ایجاد صدا خرابی فلکه برق موتور سیکلت+راهنمای کامل بررسی و رفع مشکل
خرابی فلکه برق موتور سیکلت+راهنمای کامل بررسی و رفع مشکل علت خام سوزی در موتور سیکلت انژکتوری+عیب یابی و تعمیر سریع
علت خام سوزی در موتور سیکلت انژکتوری+عیب یابی و تعمیر سریع بارداری پوچ+همه چیز درباره علائم اولیه تا مراقبت های بعد از آن
بارداری پوچ+همه چیز درباره علائم اولیه تا مراقبت های بعد از آن